CAPSULITIS ADHESIVA.
HISTORIA Y DEFINICIÓN:
 La capsulitis adhesiva es definida como restricción
espontánea y progresiva de la movilidad pasiva de la
articulación glenohumeral, especialmente de la rotación externa, que se acompaña de dolor y discapacidad.
La capsulitis adhesiva es definida como restricción
espontánea y progresiva de la movilidad pasiva de la
articulación glenohumeral, especialmente de la rotación externa, que se acompaña de dolor y discapacidad.
Representa una de las causas comunes de
dolor, puede afectar entre 2 y 5% de la población en
general y se ha reportado una incidencia de 2.4/1,000
por año.
Es más común en mujeres y se presenta
entre los 40 y 70 años. Se han descrito varios factores predisponentes de la capsulitis adhesiva, de los
cuales la diabetes y enfermedades tiroideas (especialmente hipotiroidismo) son los más importantes.
Otros factores predisponentes son padecimientos autoinmunes, nefrolitiasis, infarto agudo de miocardio,
enfermedad cerebrovascular, cáncer, enfermedad de
Parkinson, enfermedad de Dupuytren, tabaquismo e
inmovilización prolongada.
El
primero en usar el término «hombro congelado» fue
Codman en 1934, quien describió un cuadro de dolor
difuso e insidioso en el área del músculo deltoides,
con incapacidad para dormir sobre el lado afectado
y restricción de la movilidad.
CLASIFICACIÓN:
La capsulitis adhesiva se clasifica en primaria (en los
casos en los que no existe una condición sistémica
que explique la pérdida de la movilidad del hombro)
o secundaria (si existen factores predisponentes,
como lesiones de tejidos blandos, fracturas, artritis,
lesión de la motoneurona superior o eventos cardiovasculares con secuelas, entre otros).
Aproximadamente 50% de los individuos con rigidez de hombro tienen capsulitis adhesiva primaria.7
Bennett y sus colaboradores consideran que la capsulitis adhesiva verdadera consiste en la pérdida primaria de la movilidad pasiva del hombro.
Itoi y su grupo dividen a la capsulitis adhesiva
secundaria, según sus causas, en cuatro grupos: intraarticular (lesiones condrales, labrales, cuerpos
libres), capsular (contracturas posteriores a inmovilización o cirugía), extraarticular (contracturas musculares o cutáneas, osificación heterotópica) y neurológica.
FISIOPATOLOGIA:
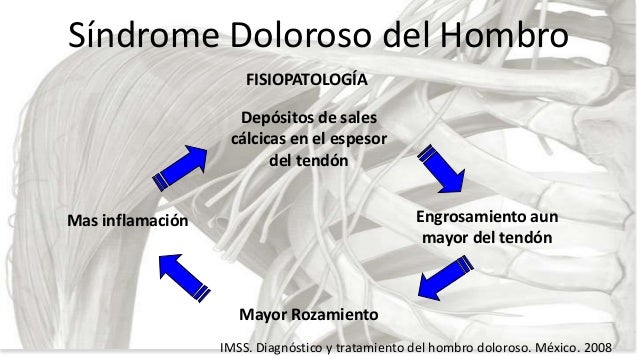 De Palma describió la inactividad muscular como
causa principal del hombro congelado. Las causas de
falta de movilidad escapulohumeral incluyen tenosinovitis bicipital, tendinitis calcárea, contusiones o
fracturas, cicatrices capsulares secundarias a lesiones o procedimientos quirúrgicos.3,4 La inactividad
produce atrofia muscular, seguida de disminución en
la circulación linfática y venosa; estos cambios generan procesos metabólicos más lentos, exudados y depósitos de fibrina que, finalmente, producen adherencias.
De Palma describió la inactividad muscular como
causa principal del hombro congelado. Las causas de
falta de movilidad escapulohumeral incluyen tenosinovitis bicipital, tendinitis calcárea, contusiones o
fracturas, cicatrices capsulares secundarias a lesiones o procedimientos quirúrgicos.3,4 La inactividad
produce atrofia muscular, seguida de disminución en
la circulación linfática y venosa; estos cambios generan procesos metabólicos más lentos, exudados y depósitos de fibrina que, finalmente, producen adherencias.
PRESENTACIÓN CLÍNICA:
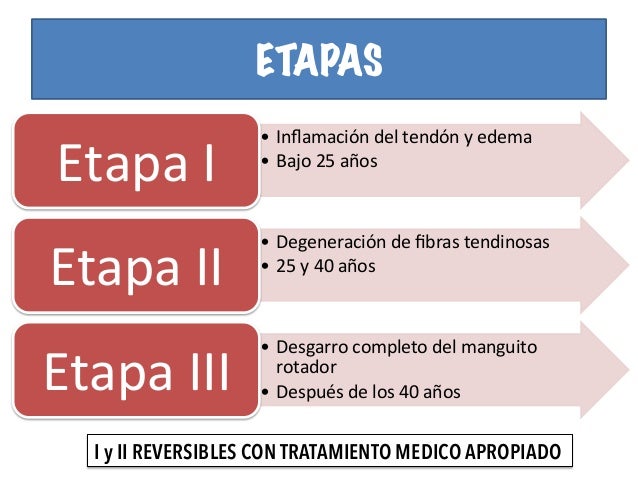
Existen tres fases o estados de la capsulitis adhesiva.
- En la primera fase, o fase dolorosa, los enfermos manifiestan dolor difuso, insidioso y progresivo, localizado en la región lateral del hombro. Frecuentemente, se quejan de dolor nocturno que se exacerba al acostarse sobre el lado afectado. El examen físico demuestra dolor con todos los arcos de movilidad. Esta fase tiene una duración promedio de entre dos y nueve meses.
- La segunda fase se caracteriza por rigidez y limitación de la movilidad. Los sujetos se quejan de restricción para realizar las actividades de la vida diaria; aunque el dolor está presente, es de menor intensidad. Al examen físico, es evidente la limitación en abducción y rotaciones; hay atrofia muscular por desuso. Esta fase tiene una duración promedio de entre cuatro y doce meses.
- La tercera fase o fase de recuperación, conocida como fase descongelante (o thawing phase en inglés), consiste en mejoría progresiva del dolor y la movilidad. La duración promedio es de seis a nueve meses
DIAGNOSTICO:
La historia clínica y el examen físico son esenciales para diferenciar entre hombro rígido y doloroso y
hombro con verdadera capsulitis adhesiva.
Generalmente, las personas describen dolor vago
y sordo, de inicio insidioso, en el área del músculo
deltoides; esto puede deberse a la inervación de la
cápsula articular por el nervio axilar. El dolor nocturno es una característica muy común, y dormir sobre el hombro afectado es más sintomático. Conforme progresa la capsulitis adhesiva, el dolor se hace
más severo y aumentan las restricciones en la flexión
y rotación.
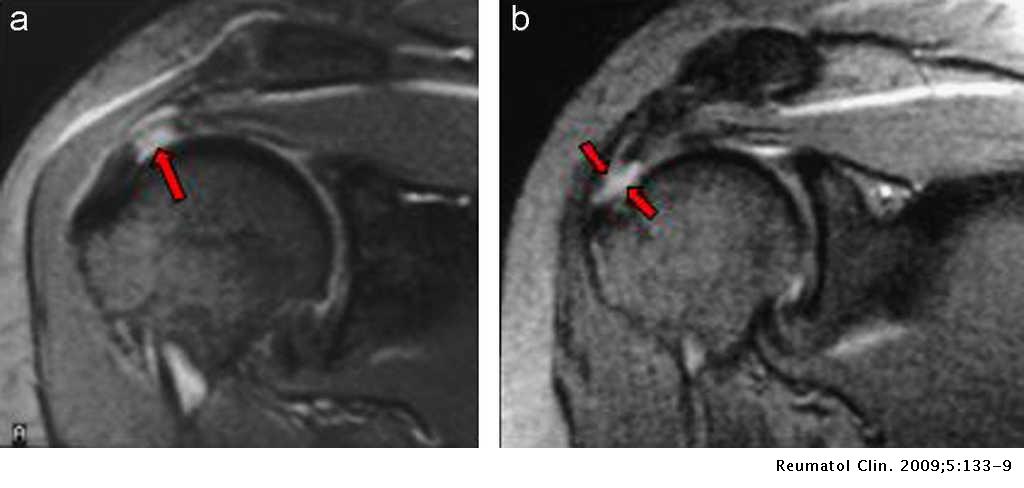 Las radiografías de hombro pueden demostrar
cambios erosivos inespecíficos o disminución en la
densidad ósea, por lo que no es indispensable realizarlas inicialmente.2 Estudios de resonancia magnética están indicados en casos de sospecha diagnóstica
de hombro congelado secundario por causas intraarticulares. En éstos, es posible observar engrosamiento y obliteración del receso axilar y la cápsula
inferior, dependiendo de la fase patológica de la capsulitis adhesiva.9
Pruebas diagnósticas como una infiltración subacromial con lidocaína pueden ser útiles para confirmar el diagnóstico cuando existen dudas; si el paciente mejora su rango de movilidad después de la
infiltración, no se trata de un hombro congelado.
Las radiografías de hombro pueden demostrar
cambios erosivos inespecíficos o disminución en la
densidad ósea, por lo que no es indispensable realizarlas inicialmente.2 Estudios de resonancia magnética están indicados en casos de sospecha diagnóstica
de hombro congelado secundario por causas intraarticulares. En éstos, es posible observar engrosamiento y obliteración del receso axilar y la cápsula
inferior, dependiendo de la fase patológica de la capsulitis adhesiva.9
Pruebas diagnósticas como una infiltración subacromial con lidocaína pueden ser útiles para confirmar el diagnóstico cuando existen dudas; si el paciente mejora su rango de movilidad después de la
infiltración, no se trata de un hombro congelado.
TRATAMIENTO:
A lo largo de la historia se han descrito varios tratamientos para la capsulitis adhesiva; éstos incluyen observación, manipulación cerrada, fisioterapia,
manejo con esteroides, bloqueos interescalénicos,
infiltraciones articulares, artrólisis, liberación capsular abierta o artroscópica. Ninguno de los métodos
mencionados ha sido superior a otros.
Efectividad de la técnica de inducción miofascial en el
hombro doloroso.
La relajación o inducción miofascial es, quizás, el método de tratamiento de las lesiones de los tejidos blandos
más antiguo en la historia. Los principios de los tratamientos no han cambiado. Solamente se desarrollaron
los marcos filosóficos y los protocolos de tratamiento(3)
.
Sin embargo, no hay estudios suficientes que avalen su
efectividad como tratamiento. El presente estudio se ha
diseñado para comprobar la efectividad de la técnica de
inducción miofascial frente a las terapias convencionales en Fisioterapia y comprobar si los resultados se obtienen en un tiempo de tratamiento menor.
PROTOCOLO:
– Aplicación de técnicas superficiales («J» Stroke, Stroke
vertical y Stroke transversal) en la columna dorsal, pectoral mayor y pectoral menor.
– Aplicación de técnicas profundas (planos transversos,
manos cruzadas y técnica telescópica) en columna dorsal, plano clavipectoral, enmarcado de la escápula, subescapular, región pectoral, liberación global del complejo articular del hombro y tracción del miembro superior.
BIBLIOGRAFIA: